Softwareentwicklung im Gesundheitswesen: So wählen Sie 2026 den richtigen Dienstleister
April 27
Published
Nazar Verhun
CEO & Lead Designer at MyPlanet Design

Die meisten Projekte zur Softwareentwicklung im Gesundheitswesen scheitern nicht am schlechten Code. Sie scheitern, weil jemand einen Dienstleister ausgewählt hat, der noch nie ein DSGVO-Audit durchgestanden hat, die MDR-Klassifizierung nicht verstand oder Compliance-Kosten in Nachtragsvereinbarungen versteckte, die das ursprüngliche Budget verdoppelten.
Wir haben in den vergangenen drei Jahren Dutzende von Dienstleisterverträgen analysiert – und ein Muster taucht immer wieder auf: Teams bewerten Anbieter von Gesundheitssoftware genauso wie einen gewöhnlichen SaaS-Dienstleister. Sie vergleichen Stundensätze, schauen sich Portfolios mit „gesundheitsnahen” Projekten an und unterschreiben. Sechs Monate später stehen sie vor einer Architektur, die eine Konformitätsbewertung nach EU MDR nicht besteht – und der Nachbesserungsaufwand übersteigt locker 200.000 Euro.
Was 2026 anders macht: Die EU-Medizinprodukteverordnung wird konsequenter durchgesetzt, DSGVO-Bußgelder erreichen Rekordhöhen, und die Anforderungen an den Datenspeicherort bedeuten, dass Ihre Cloud-Architektur keine DevOps-Entscheidung mehr ist – sondern eine rechtliche. Einen Entwicklungspartner zu wählen, ohne regulatorische Vorgaben in konkrete Architekturentscheidungen zu übersetzen, ist wie ein Klinikgebäude ohne Brandschutzgutachten zu planen.
Das folgende Framework dreht den üblichen Anbietervergleich um. Statt mit Funktionen und Zeitplänen zu beginnen, startet es mit Ihrem Compliance-Risiko – und arbeitet sich von dort rückwärts zu Budgetstruktur, Teamzusammensetzung und den konkreten Warnsignalen vor, die qualifizierte Partner von gut aufbereiteten Pitch-Präsentationen unterscheiden.
Die wichtigsten Erkenntnisse:
– Klären Sie Ihre regulatorischen Pflichten (DSGVO, EU MDR, DiGA-Anforderungen), bevor Sie die technischen Kompetenzen eines Anbieters bewerten.
– Architekturentscheidungen – Datenspeicherort, Verschlüsselung ruhender Daten, Audit-Protokollierung – müssen durch Compliance-Anforderungen bestimmt werden, nicht durch Entwicklerpräferenzen.
– Regionale Stundensätze variieren 2026 erheblich; ein Unterschied von 60 Euro pro Stunde bedeutet nichts, wenn Nachbesserungskosten die Einsparungen auffressen.
– Verlangen Sie Nachweise für gesundheitsspezifische QA-Prozesse – nicht nur ISO-Zertifikate auf einer Website.
– Planen Sie Compliance-Validierung als eigenen Budgetposten ein, nicht als Überraschung nach dem Launch.
– Das stärkste Warnsignal in jedem Anbieterangebot ist das Fehlen eines Abschnitts zu regulatorischen Risiken.
Was umfasst Softwareentwicklung im Gesundheitswesen eigentlich?

Softwareentwicklung im Gesundheitswesen umfasst die Konzeption, technische Umsetzung, regulatorische Zulassung und laufende Wartung digitaler Produkte – von der klinischen Versorgung über die Patientenkommunikation bis hin zu Diagnostik und Krankenhausverwaltung. Dabei gelten strenge Anforderungen an Datenschutz und Patientensicherheit nach EU-Recht und nationalem Recht.
Diese Definition klingt übersichtlich, verbirgt aber erhebliche Komplexität. Fünf zentrale Leistungsbereiche prägen den Markt – jeder mit unterschiedlichem regulatorischem Gewicht:
- Krankenhausinformationssysteme (KIS/KAS) – Plattformen wie Dedalus oder CGM Clinical, die klinische Daten abteilungs- und einrichtungsübergreifend verwalten
- Telemedizin-Plattformen – virtuelle Versorgungsinfrastrukturen wie Teleclinic oder Kry, die Video- und asynchrone Konsultationen zwischen Arzt und Patient ermöglichen
- Medizinproduktesoftware – eingebettete oder begleitende Software, die als Software als Medizinprodukt (SaMD) unter die EU-Medizinprodukteverordnung (EU MDR) fällt
- KI-gestützte Diagnostik – Systeme wie das Schlaganfall-Erkennungstool Viz.ai, die klinische Entscheidungen in Echtzeit unterstützen
- Patientenapps – Terminverwaltung, Fernüberwachung und Medikamenten-Adhärenz-Tools wie die ePA-Apps gesetzlicher Krankenkassen oder nach dem DiGA-Verfahren zugelassene Anwendungen
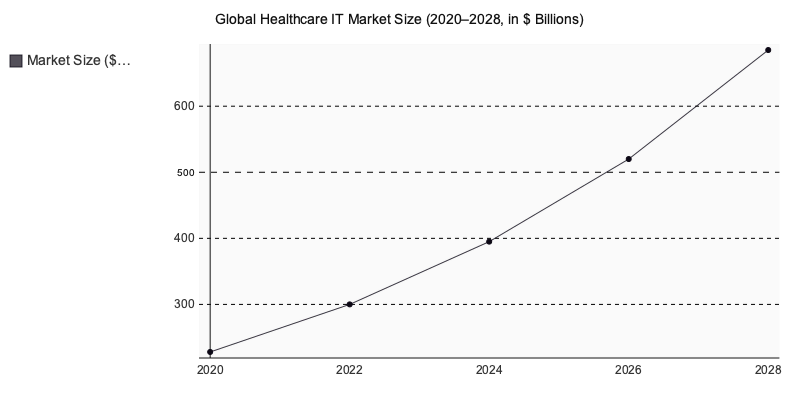
Der globale Markt für Gesundheits-IT erreichte 2024 ein Volumen von 394,6 Milliarden US-Dollar und soll bis 2030 mit einer jährlichen Wachstumsrate von 15,8 % zulegen (Grand View Research, 2024).
Die entscheidende Unterscheidung, die alles Weitere bestimmt: SaMD – Software zur Diagnose, Behandlung oder Prävention von Krankheiten – unterliegt der EU-MDR und der Aufsicht des BfArM. Ein Patientenportal, das Laborbefunde anzeigt? Wahrscheinlich nicht regulierungspflichtig. Eine App, die EKG-Daten auswertet und Behandlungsempfehlungen gibt? Das ist ein Medizinprodukt der Klasse IIa oder IIb – mit klinischer Validierung, zertifiziertem Qualitätsmanagementsystem nach ISO 13485 und einem Zulassungsprozess, der leicht 12 bis 18 Monate in Anspruch nehmen kann, bevor die erste Nutzerin oder der erste Nutzer die App öffnet.
Diese Klassifizierung ist kein regulatorischer Randhinweis. Sie bestimmt Ihre Architekturentscheidungen, Ihr Budget und Ihren Zeitplan – von Anfang an.
DSGVO, EU-MDR und HIPAA: Das Compliance-Fundament jeder Healthcare-Softwarelösung

Compliance ist keine Funktion, die man nach dem Launch ergänzt. Sie ist eine Architekturentscheidung, die Datenbankschema, Authentifizierungslogik, Logging-Infrastruktur und — bei Fehlern — Zeitplan und Budget bestimmt. Genau deshalb behandeln erfahrene Anbieter von Softwareentwicklung im Gesundheitswesen regulatorische Anforderungen als tragende Säule, nicht als nachträglichen Zusatz. Jedes Team, das Leistungen in diesem Bereich erbringt, muss diese Rahmenbedingungen vom ersten Tag an in jede technische Entscheidung einbauen.
HIPAA-Technische Schutzmaßnahmen: Was Entwickler tatsächlich umsetzen
Die HIPAA Security Rule gemäß 45 CFR 164.312 liest sich wie ein Grundsatzdokument — aber jede Zeile übersetzt sich in konkrete Entwicklungsarbeit. Für Teams, die Gesundheitssoftware entwickeln, gilt das insbesondere für Systeme, die auch US-amerikanische Patientendaten verarbeiten:
- AES-256-Verschlüsselung für gespeicherte und übertragene Daten — keine Option, keine Empfehlung, sondern Pflicht für jedes System mit Zugang zu elektronisch geschützten Gesundheitsdaten (ePHI)
- Automatischer Session-Timeout mit konfigurierbaren Inaktivitätsschwellen, abgestimmt auf Benutzerrollen
- Rollenbasierte Zugriffskontrolle (RBAC), granular genug, um zwischen einem Verwaltungsmitarbeiter und einem behandelnden Arzt zu unterscheiden, die dieselbe Patientenakte aufrufen
- Manipulationssichere Audit-Logs, die jeden Zugriff erfassen, unveränderlich gespeichert und mindestens sechs Jahre lang aufbewahrt werden
Gerade die vierte Anforderung überrascht viele Teams. Sechs Jahre unveränderliche, abfragbare Audit-Daten sind keine triviale Infrastruktur — sie beeinflussen die Cloud-Speicherkosten vom ersten Tag an. Das ist einer der Gründe, warum Unternehmen auf spezialisierte Dienstleister für die Softwareentwicklung im Gesundheitswesen setzen, anstatt Compliance als nachrangige Aufgabe zu behandeln.
DSGVO Artikel 9: Strenger als HIPAA — und in Europa der Maßstab
Für Produkte, die EU-Patientendaten verarbeiten, stuft DSGVO Artikel 9 Gesundheitsdaten als „besondere Kategorie” ein — mit Pflichten, die deutlich über HIPAA hinausgehen. Sie benötigen eine explizite Rechtsgrundlage für die Verarbeitung, nicht lediglich eine allgemeine Datenschutzerklärung. Einwilligungsmechanismen müssen granular, freiwillig und jederzeit widerrufbar sein, ohne dass die Dienstleistungsqualität darunter leidet. Vor der Verarbeitung von Gesundheitsdaten im großen Maßstab ist zudem eine Datenschutz-Folgenabschätzung (DSFA) zwingend durchzuführen und zu dokumentieren.
Wo entstehen die meisten Probleme? HIPAA erlaubt Verantwortlichen, Daten unter der sogenannten Treatment-Payment-Operations-Ausnahme zu verarbeiten. Die DSGVO bietet diese Abkürzung für besondere Kategorien personenbezogener Daten nicht. Jede Verarbeitungsaktivität braucht eine eigene Rechtfertigung — eine Realität, die jeder Anbieter von Healthcare-Softwareentwicklung von Beginn an in seine Compliance-Prozesse integrieren muss.
EU-MDR 2017/745: Wenn Ihre Software zum Medizinprodukt wird
Eine Frage, die Produktteams zu selten früh genug stellen: Fällt Ihre Software unter die EU-Medizinprodukteverordnung?
Wenn Ihre Anwendung klinische Daten interpretiert, analysiert oder generiert, die in Diagnose- oder Therapieentscheidungen einfließen, fällt sie wahrscheinlich unter Klasse IIa — mit klinischer Bewertung und Prüfung durch eine benannte Stelle. Das MDCG-Leitliniendokument 2019-11 der Koordinierungsgruppe Medizinprodukte legt die Klassifizierungsregeln für Software konkret fest und ist das erste Dokument, das Ihr Regulatory-Consultant heranziehen wird.
Ein Remote-Patient-Monitoring-Dashboard, das nur Daten anzeigt? Wahrscheinlich nicht betroffen. Dasselbe Dashboard mit einem Algorithmus, der auffällige Vitalparameter markiert? Klasse IIa. Diese Unterscheidung kann Ihren gesamten Entwicklungs- und Zertifizierungszeitplan grundlegend verändern.
Der Dokumentationsaufwand, den niemand einplant
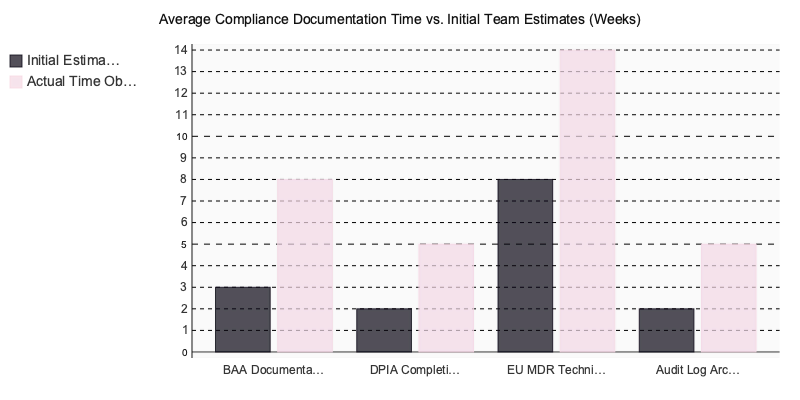
In mehr als zwanzig Gesundheitsprojekten, die wir ausgewertet haben, wiederholt sich ein Fehler konsequent: Teams unterschätzen den Aufwand für Auftragsverarbeitungsverträge (AVV) und zugehörige Dokumentation um den Faktor zwei bis drei. Rechtliche Prüfung, Subunternehmer-Mapping, technische Anhänge zu Verschlüsselungsstandards und Meldeverfahren bei Datenpannen — all das verlängert den Launch-Zeitplan regelmäßig um sechs Wochen, wenn Teams es als letzte Checkbox behandeln.
Compliance-Bereitschaft von Anbietern: Bewertungsmatrix
Mit dieser Matrix prüfen Sie, ob ein potenzieller Entwicklungspartner in regulierten Gesundheitsmärkten tatsächlich liefern kann — und nicht nur behauptet, es zu können.
| Kriterium | Gewicht | MyPlanet Design ★ | Shakuro | Uxstudioteam | Eleken |
|---|---|---|---|---|---|
| Medizin-Portfolio-Tiefe | ×3 | ★★★★ (12) | ★★★ (9) | ★★★ (9) | ★★★ (9) |
| Regulatorische Compliance-Kenntnisse (DSGVO, MDR) | ×3 | ★★★★ (12) | ★★ (6) | ★★★ (9) | ★★ (6) |
| UX-Forschungskompetenz | ×2 | ★★★★ (8) | ★★★ (6) | ★★★★★ (10) | ★★★ (6) |
| SaaS/B2B-Produktdesign-Erfahrung | ×2 | ★★★★ (8) | ★★★★ (8) | ★★★★ (8) | ★★★★★ (10) |
| Kommunikationstransparenz & Reporting | ×2 | ★★★★ (8) | ★★★★ (8) | ★★★★ (8) | ★★★★ (8) |
| Agiles Projektmanagement | ×1 | ★★★★ (4) | ★★★★ (4) | ★★★★ (4) | ★★★★ (4) |
| Preis-Leistungs-Verhältnis | ×1 | ★★★★ (4) | ★★★ (3) | ★★★ (3) | ★★★★ (4) |
| Gewichtetes Gesamtergebnis | — | 56 | 44 | 51 | 47 |
| Bewertungen spiegeln öffentlich verifizierbare Signale wider — passen Sie die Gewichtungen an Ihre eigenen Prioritäten an. | |||||
Laden Sie diese Matrix als Vorlage für Ihre Evaluierung herunter — ersetzen Sie Anbieter A/B/C durch Ihre ausgewählten Partner und vergeben Sie Punkte auf Basis konkreter Antworten im Due-Diligence-Prozess.
Was kostet Softwareentwicklung im Gesundheitswesen 2026?

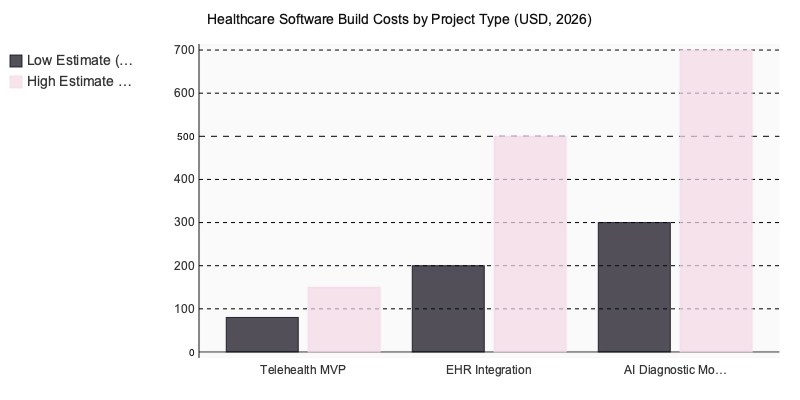
Die Kosten für Healthcare-Softwareprojekte reichen von 75.000 € für ein Telemedizin-MVP bis über 650.000 € für KI-gestützte Diagnosesysteme. Compliance-Anforderungen erhöhen das Basisbudget erfahrungsgemäß um weitere 20–30 %. Der Standort des Dienstleisters bleibt dabei der größte Kostenhebel – Stundensätze variieren von 45 € in Osteuropa bis 230 € in der DACH-Region selbst.
Stundensätze nach Region
Der Standort Ihres Dienstleisters ist die wichtigste Variable bei den Gesamtprojektkosten. Laut Clutch-Marktdaten 2024 sehen die durchschnittlichen Stundensätze so aus:
| Region | Stundensatz | Typisches Engagement-Modell |
|---|---|---|
| DACH / Westeuropa | 100–180 €/Std. | Dedizierte Teams, T&M |
| Nordics / Benelux | 90–160 €/Std. | Festpreis oder dedizierte Teams |
| Osteuropa (Nearshore) | 45–90 €/Std. | Dedizierte Teams, Hybrid |
Verwechseln Sie niedrige Stundensätze nicht mit niedrigen Gesamtkosten. Projekte, die mit einem 50-€-Team gestartet sind, lagen am Ende häufig 40 % über Budget – weil Compliance-Nacharbeiten jeden eingesparten Euro wieder aufgefressen haben.
Kosten nach Projekttyp
Drei Projektkategorien dominieren die Softwareentwicklung im Gesundheitswesen aktuell – jede mit eigenen Kostentreibern:
- Telemedizin-MVP (75.000–140.000 €) — Videoplattform-Lizenzen (z. B. Twilio, Vonage), patientenbasierte OAuth-Authentifizierung und verschlüsselte Sitzungsdatenspeicherung machen den Großteil des Budgets aus. Die klinische Workflow-Schicht ist vergleichsweise schlank.
- EHR-Integrationsplattform (190.000–480.000 €+) — Die HL7-FHIR-Ressourcenzuordnung ist der Bereich, in dem Budgets aufgebläht werden. Jedes Krankenhaussystem betreibt eine leicht abweichende FHIR-Implementierung – die Mapping-Arbeit ist manuell, aufwendig und unverzichtbar.
- KI-Diagnose-Modul (280.000–650.000 €) — Trainingsdatenbeschaffung, Annotierungs-Pipelines und der EU-MDR-Zulassungsprozess machen rund 60 % der Gesamtkosten aus. Das eigentliche ML-Engineering ist oft der günstigere Teil.
Der Compliance-Multiplikator
Diese Zahl überrascht Auftraggeber immer wieder: Eine DSGVO- und EU-MDR-konforme Architektur erhöht Ihr Entwicklungsbudget um 20–30 %, noch bevor ein einziges Feature ausgeliefert wird. Diese Mehrkosten decken Verschlüsselung im Ruhezustand, Audit-Logging-Infrastruktur, Penetrationstests (in der Regel zwei bis drei Durchläufe) sowie den rechtlichen Aufwand für den Abschluss von Auftragsverarbeitungsverträgen (AVV) mit jedem Subprozessor in Ihrem Stack.
Wer diese Posten streicht, spart kein Geld – sondern nimmt einen Kredit auf zukünftige Bußgelder auf.
MyPlanet Design — Vereint UX-Research, Full-Stack-Entwicklung und Compliance-Dokumentation in einem einzigen Engagement und vermeidet damit die 15–25 % Budgetüberschreitung, die typischerweise entsteht, wenn separate Design- und Entwicklungsdienstleister die Arbeit über unkoordinierte Prozesse übergeben.
Was bringt ein Healthcare-Budget wirklich zum Entgleisen?
Selten ist es der Funktionsumfang. Unserer Erfahrung nach sind die drei häufigsten Budgetkiller: nachträgliche Änderungen des Compliance-Rahmens (ein Auftraggeber stellt nach abgeschlossener Architektur fest, dass EU-MDR-Klasse-IIa-Zertifizierung erforderlich ist), unterschätzter FHIR-Mapping-Aufwand sowie Dienstleisterverträge, die Penetrationstests nicht im Basisangebot enthalten. Klären Sie alle drei Punkte, bevor Sie unterzeichnen.
Partner-Prüfliste: 8 Fragen vor Vertragsabschluss mit einem Anbieter für Medizinsoftware-Entwicklung
Oberflächliche Prüfung ruiniert Healthcare-Projekte. Ein Schweizer Digital-Health-Startup, das wir begleitet haben, wählte seinen Entwicklungspartner ausschließlich nach UI-Portfolio aus — ansprechende Screens, flüssige Animationen, beeindruckende Behance-Präsenz. Vier Monate nach dem Launch stellte sich heraus: Der Anbieter hatte keinerlei Audit-Trail-Architektur implementiert. Keine unveränderlichen Zugriffsprotokolle, keine rollenbasierte Zugriffsdokumentation — nichts, was einer Prüfung nach DSGVO oder MDR standgehalten hätte. Der Neuaufbau kostete über 160.000 € und verzögerte den Pilotbetrieb mit einem regionalen Klinikverbund um zwei Quartale.
Das ist kein Einzelfall. Es ist das Standardergebnis, wenn Teams auf eine compliance-spezifische Due Diligence verzichten — besonders bei der Auswahl von Anbietern für Medizinsoftware-Entwicklung.
Die 8 Fragen
- Haben Sie bereits Auftragsverarbeitungsverträge nach Art. 28 DSGVO unterzeichnet, und können Sie Referenzen aus diesen Projekten nennen? Wer hier zögert, hat noch nie unter echter Datenschutzverantwortung gearbeitet.
- Haben Sie einen benannten Datenschutzbeauftragten im Unternehmen? Nicht einen Entwickler, der Compliance „nebenbei erledigt” — eine dedizierte Rolle.
- Welche nach MDR zertifizierten oder CE-gekennzeichneten Produkte haben Sie entwickelt? Regulatorische Zulassungen zeigen, ob ein Team Klassifizierungsanforderungen wirklich versteht — oder nur Apps baut.
- Wie sieht Ihre Methodik und Ihr Rhythmus bei Penetrationstests aus? Sie wollen Konkretes: eingesetzte Tools, Häufigkeit, Fristen für die Behebung von Schwachstellen.
- Zeigen Sie mir HL7-FHIR- und DICOM-Integrationen aus abgeschlossenen Projekten. Interoperabilität ist keine Theorie — verlangen Sie Architekturdiagramme aus realen Projekten.
- Welche SLA-Garantien gelten nach dem Go-live? Verfügbarkeitszusagen, Reaktionszeiten bei Incidents und Fristen für Sicherheits-Patches sind in regulierten Umgebungen besonders kritisch.
- Kann einer Ihrer Healthcare-Kunden bestätigen, dass er mit Ihrer Software erfolgreich eine MDR- oder DSGVO-Prüfung bestanden hat? Diese Referenz lässt sich am schwersten fälschen.
- Unterhalten Sie eine dedizierte QA-Umgebung für regulierte Entwicklungsprojekte? Geteilte Staging-Umgebungen erzeugen Compliance-Risiken, die die meisten Anbieter nicht von sich aus ansprechen.
Drei sofortige Ausschlusskriterien
Achten Sie auf diese Warnsignale — jedes einzelne sollte das Gespräch beenden:
- Festpreisangebot vor der Erfassung der Compliance-Anforderungen. Der Anbieter schätzt ins Blaue — und Sie zahlen später für die Lücken.
- Healthcare-Erfahrung beschränkt sich auf patientenseitige Apps ohne Backend-Compliance-Geschichte. Ein Buchungsformular ist kein Medizinprodukt.
- Unfähigkeit, den konkreten Regulierungsrahmen zu nennen, unter dem Produkte entwickelt wurden. „Wir folgen Best Practices” ist keine Antwort.
Von der Konzeption bis zum Go-live: So läuft die Entwicklung medizinischer Software ab

Professionelle Entwicklung von Medizinsoftware folgt drei Phasen – wer in einer davon spart, zahlt es in den späteren Phasen doppelt.
Phase 1 — Discovery (4–6 Wochen)
Interviews mit klinischen Stakeholdern fördern Reibungspunkte im Arbeitsalltag zutage, die kein Anforderungsdokument erfasst – etwa wie Pflegekräfte das KIS tatsächlich nutzen, statt wie es im Handbuch steht. Ein Workshop zur regulatorischen Klassifizierung klärt, ob Ihr Produkt unter die EU-MDR Klasse IIa fällt oder als Medizinprodukt nach MPG einzustufen ist – das bestimmt den gesamten Dokumentationsaufwand. Das Ergebnis: ein UX-Research-Bericht mit validierten Patienten- und Klinikerpersonas, der alle weiteren Designentscheidungen trägt.
Phase 2 — Architekturentscheidung
| Merkmal | Microservices | Strukturierter Monolith |
|---|---|---|
| Audit-Trail-Isolierung (DSGVO/MDR) | Nativ pro Service | Erfordert saubere Modulgrenzen |
| Infrastrukturkosten | 30–40 % höher | Geringerer Betriebsaufwand |
| Skalierbarkeit des Teams | Unabhängige Service-Teams | Engere Abstimmung erforderlich |
Microservices vereinfachen die Audit-Isolierung – sind aber nicht automatisch die richtige Wahl für ein zehnköpfiges Entwicklerteam, das sein Budget in Kubernetes-Overhead verbrennt.
Phase 3 — Parallele Entwicklung und Regulierungsdokumentation
Teams, die die regulatorische Dokumentation auf nach der Entwicklung verschieben, kämpfen regelmäßig mit zwei bis drei Monaten Verzögerung bei der Benannten Stelle oder der zuständigen Behörde. Die drei am häufigsten fehlenden Dokumente: der Software-Entwicklungsplan (SDLC-Plan), die Risikomanagementakte nach ISO 14971 sowie die Cybersicherheitsdokumentation gemäß den aktuellen Anforderungen des BSI und der EU-Cybersecurity-Verordnung. Entwicklung und Dokumentation müssen parallel laufen – sonst werden Sie es teuer bezahlen.
Die Partnerentscheidung, die alles Weitere prägt

Die Wahl des richtigen Anbieters für Softwareentwicklung im Gesundheitswesen ist keine technologische Entscheidung – sie ist eine regulatorische, finanzielle und operative. Der Code spielt eine Rolle, ist aber selten der Punkt, an dem Projekte scheitern.
Was erfolgreiche Healthcare-Projekte von teuren Fehlschlägen unterscheidet, lässt sich auf drei Faktoren reduzieren: eine nachweisliche Compliance-Infrastruktur noch vor dem ersten Sprint, transparente Kostenstrukturen, die den regulatorischen Mehraufwand von 20–30 % einkalkulieren, und ein Discovery-Prozess, der klinische Arbeitsabläufe aufdeckt, die in keinem Lastenheft auftauchen.
Wer einen dieser Punkte überspringt, verhandelt spätestens im vierten Monat den Projektumfang neu.
Die acht Prüffragen, die wir skizziert haben, sind keine Theorie – sie entstammen Mustern, die wir in zahlreichen Anbieterauswertungen immer wieder beobachtet haben. Stellen Sie diese Fragen, bevor Sie irgendetwas unterzeichnen. Fordern Sie Architekturdiagramme für Audit-Trails an, keine Portfolio-Screenshots. Verlangen Sie Referenzen aus regulierten Produkteinführungen – nicht aus generischen SaaS-Projekten.
Medizinische Softwareentwicklung erfordert einen Partner, der Compliance als architektonisches Prinzip begreift – nicht als Formalität. Wer jetzt Anbieter evaluiert: MyPlanet Design bringt die regulatorisch fundierte Engineering-Expertise mit, die es lohnt, frühzeitig in den Auswahlprozess einzubeziehen.
Verfasst von Nazar Verhun, CEO & Lead Designer bei MyPlanet Design.
Mit über 7 Jahren Erfahrung in UX/UI-Design, Produktdesign und digitaler Strategie leitet Nazar Verhun MyPlanet Design. Sein forschungsbasierter Ansatz verbindet tiefgreifende Nutzerforschung mit Geschäftsstrategie – für Startups ebenso wie für internationale Konzerne.
Frequently Asked Questions
Was kostet Softwareentwicklung im Gesundheitswesen 2026?
Die Kosten variieren stark je nach regulatorischer Komplexität, Region und Anbieter. Regionale Stundensätze unterscheiden sich 2026 um bis zu 60 Euro pro Stunde, wobei Nachbesserungskosten durch fehlende Compliance-Planung das ursprüngliche Budget leicht verdoppeln können. Compliance-Validierung sollte als eigener Budgetposten eingeplant werden, nicht als nachträgliche Überraschung.
Welche Compliance-Anforderungen gelten für Gesundheitssoftware in der EU?
In der EU gelten primär die DSGVO (insbesondere Artikel 9 für Gesundheitsdaten als besondere Kategorie) und die EU-Medizinprodukteverordnung (EU MDR) für Software als Medizinprodukt. Anders als HIPAA bietet die DSGVO keine vereinfachten Ausnahmen für Gesundheitsdatenverarbeitung – jede Verarbeitungsaktivität benötigt eine eigene Rechtsgrundlage. Zusätzlich gelten DiGA-Anforderungen für digitale Gesundheitsanwendungen.
Wann gilt eine Gesundheits-App als Medizinprodukt nach EU MDR?
Software gilt als Medizinprodukt (SaMD), wenn sie zur Diagnose, Behandlung oder Prävention von Krankheiten eingesetzt wird. Eine App, die EKG-Daten auswertet und Behandlungsempfehlungen gibt, ist beispielsweise ein Medizinprodukt der Klasse IIa oder IIb – im Gegensatz zu einem Patientenportal, das lediglich Laborbefunde anzeigt. Die Klassifizierung bestimmt Architektur, Budget und einen Zulassungsprozess, der 12 bis 18 Monate dauern kann.
Welche technischen HIPAA-Anforderungen müssen Entwickler von Gesundheitssoftware umsetzen?
Die HIPAA Security Rule verlangt AES-256-Verschlüsselung für gespeicherte und übertragene Daten, automatischen Session-Timeout, rollenbasierte Zugriffskontrolle sowie manipulationssichere Audit-Logs. Besonders anspruchsvoll ist die Pflicht, Audit-Daten mindestens sechs Jahre lang unveränderlich und abfragbar zu speichern, was die Cloud-Speicherkosten vom ersten Tag an beeinflusst. Diese Anforderungen gelten für alle Systeme mit Zugang zu elektronisch geschützten Gesundheitsdaten (ePHI).
Wie wähle ich den richtigen Dienstleister für Healthcare-Softwareentwicklung aus?
Der Auswahlprozess sollte mit der Klärung regulatorischer Pflichten beginnen, bevor technische Kompetenzen bewertet werden. Verlangen Sie konkrete Nachweise für gesundheitsspezifische QA-Prozesse und achten Sie darauf, ob das Angebot einen Abschnitt zu regulatorischen Risiken enthält – dessen Fehlen ist das stärkste Warnsignal. Anbieter, die Compliance-Kosten in Nachtragsvereinbarungen verstecken oder MDR-Klassifizierungen nicht kennen, sind zu meiden.
Was unterscheidet DSGVO und HIPAA bei der Verarbeitung von Gesundheitsdaten?
Die DSGVO stuft Gesundheitsdaten als besondere Kategorie nach Artikel 9 ein und stellt strengere Anforderungen als HIPAA: Einwilligungsmechanismen müssen granular und jederzeit widerrufbar sein, und vor großangelegter Verarbeitung ist eine Datenschutz-Folgenabschätzung (DSFA) zwingend durchzuführen. HIPAA erlaubt die Datenverarbeitung unter der sogenannten Treatment-Payment-Operations-Ausnahme, die die DSGVO für besondere Kategorien nicht kennt.








